A malária é uma doença infecciosa, febril e de evolução potencialmente grave, se não tratada oportunamente. De acordo com a Organização Mundial de Saúde, ocorreram aproximadamente 214 milhões de casos e 438.000 mortes por malária em todo o mundo em 2014. O Brasil concentra 42% dos casos do Continente americano, com 143.114 casos registrados em 2015 [Programa Nacional de Controle da Malária (PNCM), Secretaria de Vigilância em Saúde (SVS), Ministério da Saúde, MS).
Os agentes etiológicos da malária são protozoários do gênero Plasmodium e cinco espécies infectam o homem: P. falciparum, P. vivax (Figura 1), P. malariae, P. ovale e P. knowlesi, um Plasmodium de macaco cuja transmissão para o homem foi confirmada e é hoje considerado uma espécie que infecta o homem. As espécies presentes no Brasil são P. vivax (~88% dos casos), P. falciparum e P. malariae (0,02%). Raros casos por P. ovale são importados a cada ano de países africanos e nunca houve registro de casos por P. knowlesi no Brasil.
A malária é transmitida por mosquitos fêmeas do gênero Anopheles (Figura 2), infectados pelo parasito. Os mosquitos se infectam quando picam o homem portador de formas sexuadas (gametócitos) no sangue. O mosquito permanece infectante durante toda a vida. Na região Amazônica o principal vetor é o Anopheles (Nyssorhynchus) darlingi. Em planícies e platôs da região extra-amazônica onde já houve malária, a transmissão também é assegurada por mosquitos do subgênero Nyssorhynchus e, nas áreas de Mata Atlântica, onde uma parcela da malária autóctone ocorre com o nome de malária de bromélia, são vetores o Anopheles (Kerteszia) cruzii eo Anopheles (Kerteszia) bellator. A presença de vetores fora da área endêmica justifica a preocupação com o tratamento oportuno e controle de cura de casos importados ou, menos frequentemente, autóctones, para se evitar a disseminação da doença e sua reintrodução em áreas de onde já foi eliminada.
O tempo médio de incubação da malária é de 12 dias para o P. falciparum, 14 para P. vivax e 30 para P. malariae, embora algumas cepas de P. vivax e P. malariae possam apresentar um período de incubação prolongado. A transmissão de malária pode ocorrer também por transfusão de hemoderivados ou transplantes de órgãos de pessoas infectadas, uso compartilhado de seringas e acidente com materiais pérfuro-cortantes. A transmissão congênita é pouco frequente.
O deslocamento populacional pode levar indivíduos nunca parasitados ao primeiro contato com o parasito (primo-infecção), situação de risco para o desenvolvimento de doença grave. A malária é a causa mais comum de morte por doenças infecciosas em viajantes e também a causa mais frequente de febre após viagem a países em desenvolvimento.
A letalidade da malária no Brasil pode ser de 50 a 190 vezes superior na região extra-amazônica do que na Amazônia, em decorrência do diagnóstico e tratamento tardios ou equivocados, frequentes fora de área endêmica.
Aproximadamente 99,9% da transmissão de malária está concentrada na Amazônia Legal (composta pelos estados do Acre, Amapá, Amazonas, Maranhão, Mato Grosso, Pará, Rondônia, Roraima e Tocantins). Casos importados provém amiúde de países vizinhos (Guiana Francesa e Suriname) e do continente africano.
A região extra-amazônica apresenta casos autóctones, geralmente sem gravidade, mas de difícil diagnóstico, em decorrência da baixa parasitemia e em função da pobre divulgação da possibilidade de ocorrência da doença na área. Na região Sudeste, casos esporádicos são registrados na região da Mata Atlântica de São Paulo, Espírito Santo e Rio de Janeiro.
A tríade clássica de sintomas é composta por febre, calafrios e sudorese, mas cefaléia intensa é o segundo sintoma mais frequente após a febre, podendo ocorrer também mal estar, náuseas, tonturas, cansaço e mialgia, sintomas inespecíficos, comuns a outras doenças infecciosas. A apresentação clínica da doença pode ser alterada pelo uso de medicamentos profiláticos ou pela aquisição de imunidade prévia. Hipoglicemia, convulsão, vômitos repetidos, forte dor abdominal, icterícia, sonolência e distúrbios da consciência são sinais indicativos de pior prognóstico e podem preceder formas graves da doença
O ataque típico inicia-se com calafrios (15 minutos a uma hora), seguidos pela febre que pode atingir temperatura superior a 40ºC. Após duas a seis horas, ela desaparece e o paciente apresenta sudorese e fraqueza intensa. Segue-se um período livre desses sintomas, com certo grau de prostração. A febre pode ou não assumir caráter intermitente, com duração dos ciclos dependendo da espécie de plasmódio. A cada 48 horas para P. falciparum e P. vivax (febre terçã), e a cada 72 horas para P. malariae (febre quartã).
Em regiões de alta transmissão, a malária grave ocorre predominantemente em crianças de até cinco anos e mulheres grávidas. Em áreas de baixa transmissão, qualquer indivíduo é vulnerável a formas graves da doença. Fora de áreas endêmicas, elas ocorrem rotineiramente em viajantes não imunes retornando de áreas endêmicas.
O elemento fundamental para o diagnóstico é suspeitar da existência da doença. É importante resgatar informações sobre a área de residência e viagens ou exposição em áreas de mata. Viajantes com febre, provenientes de área endêmica ou com histórico de visita a áreas de Mata Atlântica, transfusão de hemoderivados ou compartilhamento de seringas deve ter solicitada a pesquisa de plasmódio, de forma independente do período de incubação e de outros sinais e sintomas associados. Profissionais de saúde devem encaminhar estes pacientes para unidades de referência imediatamente. O diagnóstico rápido assegura ao paciente o imediato tratamento curativo e a prevenção da evolução para formas graves. O diagnóstico de certeza é feito pela identificação do parasito por microscopia no sangue, fundamental para a escolha do tratamento adequado. A técnica padrão ouro é a leitura microscópica de lâminas com gota espessa ou distensão sanguínea coradas pelo método Giemsa. O método é barato, rápido e permite a quantificação da parasitemia, importante para o reconhecimento de formas graves, mas requer experiência na leitura das lâminas.
Fora da área endêmica, há limitação quanto aos locais de atendimento com técnicos habilitados para o diagnóstico e não é incomum relatos de casos de atendimentos prévios em unidades de saúde não especializadas, com diagnóstico errado da doença ou de sua ausência. A utilização de sorologia, para pesquisa de anticorpos contra proteínas parasitárias, não é recomendada e a realização exclusiva de testes rápidos de diagnóstico tem risco considerável de resultados falso-negativos. O diagnóstico molecular por PCR (reação em cadeia da polimerase) é sensível, específico e útil, mas ainda é, nos dias atuais, um método caro realizado apenas em alguns centros de pesquisa.
A doença é de notificação compulsória e o tratamento, que varia de acordo com a espécie plasmodial em causa, deve ser feito por profissional habilitado, com base nos esquemas pré-estabelecidos pelo PNCM-SVS, MS (http://bvsms.saude.gov.br/bvs/publicacoes/guia_pratico_malaria.pdf), com medicamentos que são distribuídos gratuitamente pelo Sistema Único de Saúdeb.
A quimioprofilaxia é indicada para áreas onde há risco de malária por P. falciparum e a droga recomendada é a combinação de atavaquona com proguanil. No Brasil e em países onde essa droga não é comercializada, usa-se a doxiciclina, que gera, entretanto, eventos adversos gastroentéricos que prejudicam a adesão à profilaxia. Para mais informações, o viajante deve procurar um Serviço de Medicina do Viajante, preferencialmente no período de um mês antes da partida, para orientações, inclusive sobre outras doenças preveníveis prevalentes em locais onde há malária.
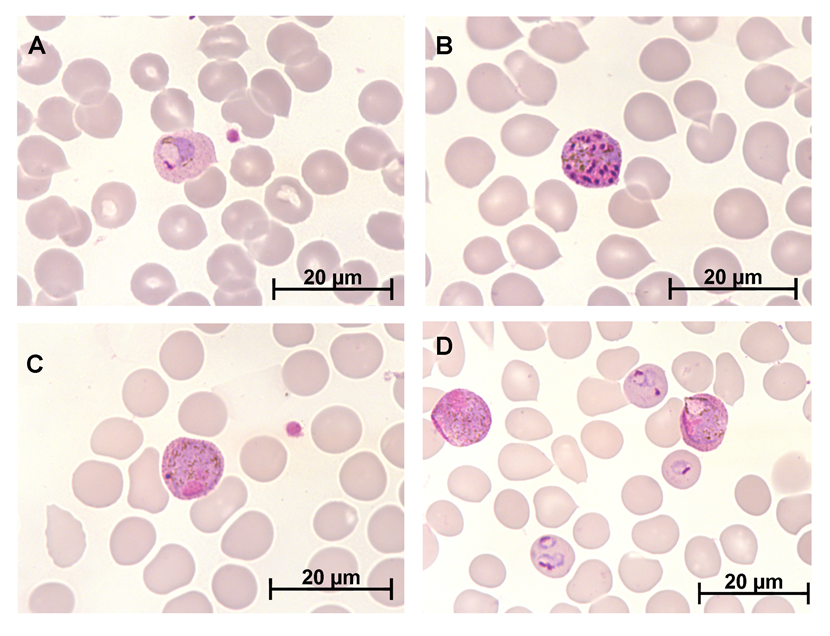
Figura 1 – Fotomicrografias (lâminas coradas com GIEMSA, segundo Walker, de acordo com as normas do Ministério da Saúde, aumento de 63x) de Plasmodium vivax. a – c: imagens de esfregaço sanguíneo, d: gota espessa. a) trofozoíto maduro com discreta granulação de Schuffner; b) esquizonte maduro com vários merozoítos e pigmento malárico; c) dois gametócitos e três hemácias parasitadas com trofozoítos. Observam-se hemácias poliparasitadas e; d) Trofozoítos maduros e um gametócito.
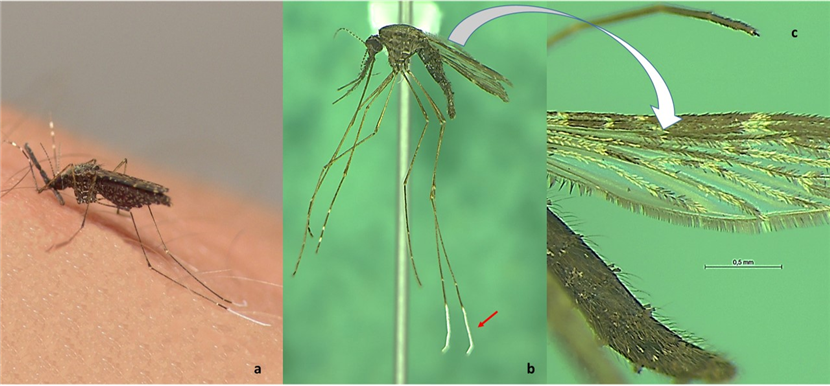
Figura 2 – Os vetores da malária humana são os mosquitos anofelinos, de hábitos silvestre e crepusculares. São insetos da ordem dos dípteros, família Culicidae, gênero Anopheles. No Brasil, o principal e mais importante vetor é o Anopheles (Nyssorhynchus) darlingi que é reconhecidamente antropofílico (pica o homem) e tem como criadouro grandes coleções de água limpa e parada; a) fêmea alimentando-se no homem; b) exemplar montado em alfinete entomológico para estudo de sua morfologia: tarsômeros posteriores cobertos com escamas brancas (setas vermelhas); c) detalhes da asa coberta por escamas claras e escuras.
________________________________
b Informações sobre os Centros para diagnóstico e tratamento gratuitos podem ser obtidas no site da SVS, MS (http://portalsaude.saude.gov.br/index.php/o-ministerio/principal/leia-mais-o-ministerio/662-secretaria-svs/vigilancia-de-a-a-z/malaria/12193-centros-para-diagnostico-e-tratamento) ou pelo E-mail infomalaria@fiocruz.br.
c Agradecimentos à Sidnei Silva (Laboratório de Parasitologia/INI, Fiocruz), Cesare Bianco Junior (Laboratório de Pesquisa em Malária / IOC, Fiocruz), Igor Silva (Plataforma de Microscopia confocal / IOC, Fiocruz) e Ricardo Baptista (Serviço de Tratamento de imagens / IOC, Fiocruz), pela realização da foto da Figura 1 e a Wanderli Pedro Tadei (Laboratório de Malária e Dengue / INPA) e Teresa Fernandes Silva do Nascimento (Laboratório de Mosquitos Transmissores de Hematozoários / IOC, Fiocruz) pela cessão das fotos (a, e b e c, respectivamente) da Figura 2.
Autores:
Anielle de Pina-Costa – Laboratório de Pesquisa em Malária, Instituto Oswaldo Cruz; Laboratório de Doenças Febris Agudas, Instituto Nacional de Infectologia e Centro de Pesquisa, Diagnóstico e Treinamento em Malária
Patrícia Brasil– Laboratório de Doenças Febris Agudas, Instituto Nacional de Infectologia e Centro de Pesquisa, Diagnóstico e Treinamento em Malária
Cláudio Tadeu Daniel-Ribeiro – Membro Titular da Academia Nacional de Medicina